第10章各疾患の栄養管理
10-13:炎症性腸疾患
■はじめに
炎症性腸疾患(inflammatory bowel disease:IBD)は原因が明らかな感染性腸炎と原因が不明な潰瘍性大腸炎・クローン病に大きく分けられるが,一般的には後者の意味で用いられている.食事指導を含む栄養管理は原因が明らかでない炎症性腸疾患の治療において重要である.しかし,活動期病変の鎮静化や寛解状態の維持における栄養管理の重要度は疾患によって多少異なる.潰瘍性大腸炎では,寛解維持期における食事管理は重要である.しかし,活動期においては薬物療法が優先され栄養療法はサポーティブな効果にとどまるとされる.クローン病では,寛解導入を目的とした初期治療においても寛解維持を目的とした治療においても,栄養療法の有用性が示されている.この節では,潰瘍性大腸炎とクローン病の病態および栄養療法の位置づけを解説する.
■潰瘍性大腸炎の治療方針
A. 疾患の概要と症状
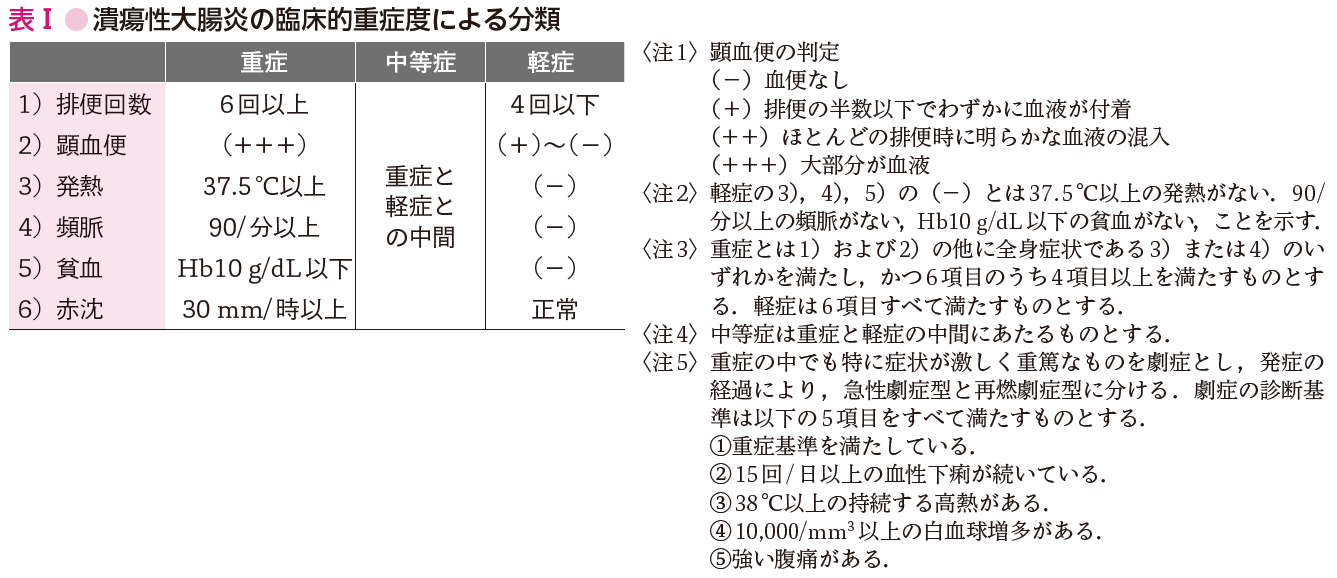
潰瘍性大腸炎は,主に20~30歳以下の若年成人に多くみられる,大腸にびまん性のびらんや潰瘍がみられる非特異的慢性的炎症性腸疾患である.最近では,発症年齢に若年化傾向がみられ,小児の潰瘍性大腸炎も増加している.大腸粘膜が傷害されるため血便や粘血便がみられ,下痢や腹痛,発熱,貧血などもみられる.関節炎,結節性紅斑,壊疽性膿皮症,虹彩炎,尿路結石,胆石などの全身性の合併症がみられる.原因は不明であるため対症療法が行われている.病変の広がりから①直腸炎型,②左側大腸炎型,③全大腸炎型,④区域性大腸炎型に分類され,症状が落ちついている寛解期と血便や腹痛などの症状がみられる活動期に分けられている.また全身症状がほとんどみられないか,きわめて軽微な場合を軽症,頻回の粘血便・水様便があり発熱,頻脈,赤沈値亢進がみられる場合を重症,軽症と重症の中間の臨床像を呈する場合を中等症に分類している(表Ⅰ).
(文献10-13-4より引用)
厚生労働科学研究費補助金 難治性疾患等政策研究事業「難治性炎症性腸管障害に関する調査研究」(鈴木班)から2018年度に,軽症・中等症・重症・劇症に分けて,「潰瘍性大腸炎・クローン病診断基準・治療指針」が上梓されている(図Ⅰ).重症や劇症の場合には入院治療が必要であり,全身管理を行う.腸管の安静をはかるために絶食とし静脈栄養法で管理する.大量下血や敗血症のためショック状態に陥ることがあるので,完全静脈栄養を選択する.重症の場合は,プレドニゾロンの経口(40~80 mg)あるいは点滴静注(1~1.5 mg/kg)を行う.経口投与が可能な場合には5-ASA製剤(ペンタサ®など)1.5~4.0 gまたはSASP製剤(サラゾピリン®)3~4 gを投与する.5-ASA製剤やステロイドの注腸剤を試みることもあるが,排便回数が増加する場合には中止とする.注腸療法は腹痛が強い場合や巨大結腸症が疑われる場合には適応とならない.発熱や白血球数増多があるときには,広域スペクトル抗菌薬を短期間使用する.ステロイド投与に奏効しない場合は,血球成分除去療法やシクロスポリン持続静注療法を考慮する.劇症では,経静脈的栄養補給を行い,プレドニゾロンの大量静注療法を行う.重症および劇症では,中毒性巨大結腸症や大腸穿孔が急に起こることがあるので,緊急的な外科治療を常に念頭におくべきである.重症および劇症の場合には,1~2週間で治療効果判定を行いながら治療法の変更を考慮する.
B. 栄養療法の適応
潰瘍性大腸炎における栄養療法の有用性は限定的である(表Ⅱ).血便と下痢が激しいときや巨大結腸症のリスクがあると考えられる場合には完全静脈栄養を行い,腸管安静と栄養補給をはかる.経腸栄養療法は寛解導入を目的として行われることは少ないが,完全静脈栄養法を実施すると寛解導入までの期間短縮と在院日数を短縮することができる.潰瘍性大腸炎では,小腸に病変がないことが多いので,小腸機能が障害されていることは少ない.したがって,消化吸収障害を伴うことは少ないので,栄養障害をきたすことは稀である.
重症期や劇症期を乗り越えることができれば,厳密な栄養管理の必要性はないといえる.寛解導入後に経口摂取が不足し低栄養状態に留まっている場合には,自然流動食,半消化態流動食,半消化態栄養剤,消化態栄養剤,成分栄養剤などの栄養剤を投与することもある.栄養剤を投与する場合には,乳糖を含有しない栄養剤を選択する.潰瘍性大腸炎で栄養素の欠乏が問題となることは比較的少ないが,ステロイド(プレドニゾロン)投与が継続された場合はカルシウムが尿中から喪失するので骨粗鬆症のリスクが高まること,5-ASA製剤投与時には葉酸をはじめとするビタミン欠乏がおこらないかどうかを念頭に置いておく必要がある.下痢が続くと微量ミネラルのひとつである亜鉛が消化管から喪失するので亜鉛欠乏のリスクが高くなる.さらには,食事制限の期間が長期化する場合にも栄養素や微量ミネラルの欠乏に注意する.
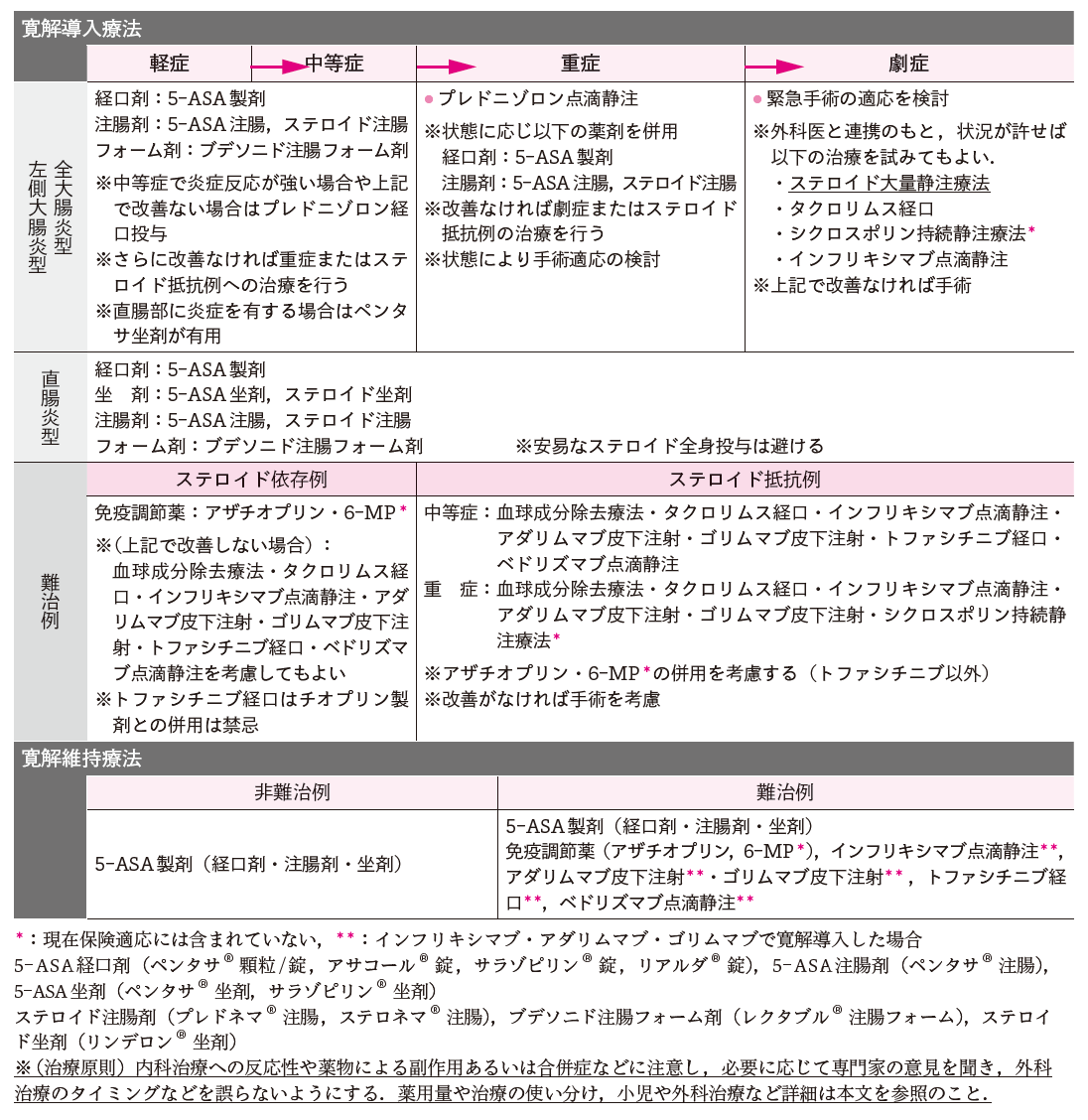
図I●平成30年度潰瘍性大腸炎治療指針(内科)
(文献10-13-4より引用)

■クローン病の治療方針
A. 疾患の概要と症状
クローン病は,非特異的慢性的炎症を惹起する原因不明の疾患であり,回盲部を中心とする小腸に病変の主座が存在することが多い.線維化や潰瘍を伴う肉芽腫性炎症性病変が特徴であり,潰瘍は小腸や大腸を含む口腔から肛門までの全消化管のいずれの部位にも発症する.発症年齢は,潰瘍性大腸炎よりもさらに若年傾向にある.腸管と腸管,および腸管と腹壁,肛門周囲などに瘻孔が発症する.難治性痔瘻や肛門周囲膿瘍を合併することも少なくない.腹痛,下痢,発熱などの症状で発症し,体重減少,全身倦怠感,貧血などの栄養障害に起因する症状がみられることもある.活動期には,関節炎,結節性紅斑,壊疽性膿皮症,虹彩炎などの症状を合併することがあり,胆汁酸性下痢が持続することによって胆石症のリスクが高まり,脂肪吸収障害がシュウ酸結石を主体とする尿路結石症を発症させる.
クローン病の重篤度は,下痢回数や腹痛などの臨床症状と腸閉塞や消化管穿孔を疑う画像診断などから評価するが,軟便・下痢の回数,腹痛の程度,一般状態の善し悪し,体温37.8℃以上の日が何日あるかを,7日間記録して評価することが一般的である.これらの項目に,さらに関節炎・関節痛,虹彩炎・ぶどう膜炎,結節性紅斑・壊疽性膿皮症・アフタ性口内炎があるか,裂肛・痔瘻・肛門周囲膿瘍などの瘻孔があるかの項目を加え,止痢薬(ロペミン®)を使っているかどうか,腹部腫瘤の有無などを追加し判定し,CDAIアセスメントスコアを算出する(表Ⅲ).
220点以上である場合を重症,150点以下を鎮静化と判定する.本邦では,IOIBDアセスメントスコア(表Ⅳ)も用いられている.

(文献10-13-5より引用)


B. 栄養療法
クローン病では,栄養管理が寛解導入療法の選択肢の1つである点が,潰瘍性大腸炎の活動期の治療法とは異なっている(表Ⅴ).クローン病では栄養障害を伴うことが多いばかりではなく,食事性因子が腸管病変の悪化の原因となるからである.経口的に摂取された食事内容は小腸に流入し,未消化のタンパク抗原が腸管壁を中心とする過剰な免疫反応の原因となり,大腸内では食物成分と脂肪が腸内細菌の影響で有害な有機酸や化学物質となり,腸管病変を増悪させる.n-6系脂肪酸は炎症反応を増悪させる.消化吸収機能の負荷を回避するために,アレルギー反応を起こす可能性のあるタンパク抗原を含む食事や栄養剤を禁止,あるいは制限し,消化・吸収に複雑な過程を必要とするため脂肪消化吸収障害を惹起しやすい経口脂肪を制限または禁止する.経口からの脂肪摂取は胆汁酸分泌も増加させるので下痢症状が増悪する.すなわち,栄養管理上,低脂肪をめざす必要があるので,中心静脈栄養を用いた栄養管理か脂肪分をほとんど含まない成分栄養剤(エレンタール®,脂肪含有量0.6%)を選択すべきである.下痢が頻回であり,腹痛がひどく,腸閉塞が疑わしい場合や腹腔内膿瘍が疑われる場合には,エレンタール®の経腸投与が不耐のことがある.その場合は完全静脈栄養法をまず選択し,鎮静化につれて経腸栄養療法に移行させる(図Ⅱ).IBDの病態と腸内細菌との関連性も明らかとなってきており,食事中の脂肪分の制限や絶食によって,腸内細菌叢を改善させる効果が炎症抑制に役立っている可能性もある.
① 栄養療法の進め方
完全静脈栄養療法によって,病勢が鎮静化し始めたらエレンタール®による栄養療法に移行する.投与方法には,経口投与,経鼻経管投与,胃瘻(PEG)からの経腸投与があるが,クローン病では胃瘻部分がケロイド状になったりクローン病の皮膚病変が出現したりすることがあるので可能な限り胃瘻造設は避け経鼻経管投与を行うべきである.
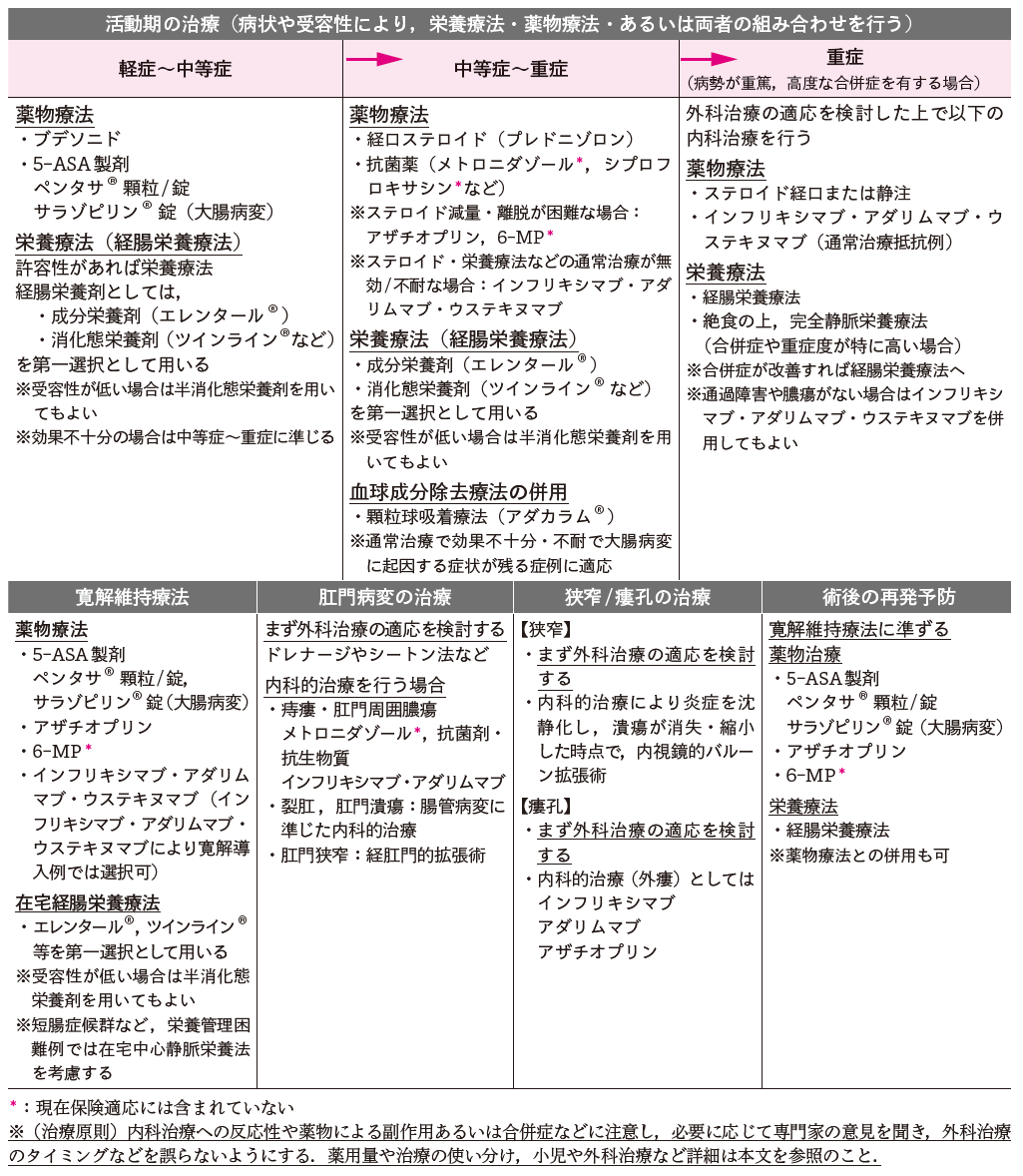
図Ⅱ●平成30 年度クローン病治療指針(内科)
(文献10-13-4より引用)
「潰瘍性大腸炎・クローン病診断基準・治療指針」には,経腸栄養剤は成分栄養剤(エレンタール®)でも消化態栄養剤(ツインライン®等)でもよいとされているが,脂肪制限を優先的にする場合にはエレンタール®を選択すべきである.経鼻チューブの先端を十二指腸~空腸上部に留置して栄養剤を投与する.
高濃度の栄養剤を投与すると下痢が起こりやすいので,低濃度に調整したものから開始し,徐々に濃度や投与量を漸増し,数日で維持量に移行する.1日の維持投与量として理想体重1kgあたり30kcal以上を投与する.病状と患者の受容性やQOLに配慮して適宜投与量の増減や経口法の併用を行ってもよい.エレンタール®を用いる場合には10~20%脂肪乳剤200~500 mLを週1~2回点滴静注し,必須脂肪酸欠乏症の防止をはかる.エレンタール®にはアミノ酸に起因する特異的な臭いがあり,経口摂取が行えないこともある.オレンジジュースやパイナップルジュースを混ぜると特有の臭みが消えるので,経口摂取が可能となる.
② 小児の場合
小児では栄養療法をまず考慮する.治療効果が十分でない場合や食事指導を含む栄養管理を受け入れてもらえない場合には,ステロイド,免疫調節薬などの投与を検討する.食事指導内容を含めた栄養療法について主治医が熟知していない場合には,栄養管理の専門家に相談することも考慮する.
③ 在宅栄養療法の場合
在宅栄養療法では,寛解維持療法として,1日摂取エネルギーの半分量以上に相当するエレンタール®を投与する.エレンタール®を選択する場合には,栄養剤に脂肪がほとんど含まれていないので,経口摂取の食事のバリエーションが広がり,食事摂取における満足度を高めることができる.すなわち,エレンタール®は治療薬として受け入れることが重要である.脂肪制限および食事内容制限が治療に必要なのはクローン病に限られた治療方針ではなく,糖尿病や慢性腎不全,高血圧のときの食事制限と同様であることを指導することも重要である.短腸症候群や小腸にびまん性に狭窄病変を有する小腸機能不全症に陥っている場合には,在宅中心静脈栄養法を考慮する.
■栄養アセスメントと食事管理
潰瘍性大腸炎およびクローン病では小腸や大腸に病変があるので,活動期には腸管安静を第一とする.食事摂取により腹部膨満や腹痛の増強,さらには下痢の増悪,血便の悪化がみられることがあるので食事摂取を控えることもある.そのため栄養不良に陥りやすい.クローン病の場合は小腸病変に起因する消化吸収障害が主訴であることもある.腸管から出血したり,タンパク漏出が起こるので,栄養不良による体重減少に加えて,貧血や低アルブミン血症が増悪する.また,炎症反応の亢進によりアルブミン合成が阻害されることによっても,低アルブミン血症が進行する.炎症によって不足する栄養必要量を増量しつつ,薬剤と食事との相互作用を考慮しながら栄養管理を行わなければならない.炎症性腸疾患で低栄養状態を惹起する主な原因をまとめて表Ⅵに示す.鉄,カルシウム,セレン,葉酸,ビタミンB1,ビタミンB2,ビタミンB6,ビタミンB12,亜鉛,マグネシウム,ビタミンA,ビタミンD,ビタミンEなどの不足には十分注意する.栄養障害のリスクがある場合には,高エネルギー,高タンパク食(クローン病ではアミノ酸での摂取が望ましい)を少しずつ頻回に摂取することが望ましく,急性期では低繊維食を選択する.寛解期には小腸や大腸の狭窄病変がなければ食物繊維を含有する献立を工夫する.食物繊維の摂取開始にあたっては,水溶性繊維で病勢の増悪がないことを確認してから増加をはかる.大腸にしか病変がない潰瘍性大腸炎においても乳糖不耐症を合併している頻度は高いので,増悪期には乳糖を含む栄養剤や食品はとくに避けるべきである.

A. 栄養療法・栄養指導ポイント
炎症性腸疾患では,活動期の腸管の安静と寛解維持期の栄養管理を基本に治療を組み立てなければならない.栄養療法・食事指導の要点は,下記のとおりである.
① 栄養投与の目安
腸管粘膜の修復には,1日あたり25~35 kcal/kg・理想体重のエネルギーが必要である.体重減少が明らかな場合には40 kcal/kg・理想体重を考慮する.タンパクは1.0~1.5 g/kg・理想体重必要であり,急性期では低残渣食が推奨される.
乳酸産生菌や酪酸産生菌が多い状況下では,水溶性繊維は大腸で代謝され,短鎖脂肪酸が産生されるので大腸粘膜の栄養源にもなる.
潰瘍性大腸炎では,クローン病に比べて,栄養素の欠乏が問題になることは少ない.しかし,5-ASA製剤やステロイド(プレドニゾロン)投与時や食事制限の期間が長期化した場合には,栄養素や微量元素の欠乏が起こりやすくなる.
② 脂質摂取
胆汁分泌刺激や脂肪消化吸収機構の複雑性から経口摂取による脂肪を20 g/日を越えないようにすることも選択肢である.ただし,必須脂肪酸欠乏を防ぐために,魚介類に含まれるn-3系脂肪酸を中心に摂取する.n-6系脂肪酸の含有量が多い動物性脂肪は制限する.
③ 摂取する食品群
病勢を悪化させると考えられる食品群の摂取を制限する.クローン病では,食事性タンパク抗原が病勢の悪化に関与していると考えられるからである.すべての患者に共通の増悪性の食事性タンパク質は明らかとされていないので,個々の症例の経過を観察しながら指導する.
④ 腸内細菌叢の改善
腸内細菌叢を改善するよう努力する.酪酸産生菌や乳酸産生菌の増加を促すために,プロバイオティクス,プレバイオティクス,シンバイオティクス作用を考慮した献立を作成する.
⑤ 微量栄養素の摂取
ミネラル・ビタミンや微量元素の欠乏に注意する.脂肪制限が食事指導の基本であることもあり,脂溶性ビタミン欠乏が潜在的に存在していることを念頭に置く.ステロイド投与時にはカルシウムの尿中への排泄過多が起こり,骨粗鬆症の悪化に拍車をかけている.また,糖質過多の食事摂取になりやすいので,ビタミンB1欠乏が起こりやすい.クローン病ではビタミンB12の吸収部位である回盲部に病変が多く,また外科的に切除されていることも多いので,ビタミンB12欠乏が起こりやすい.下痢症状は一般的であり,亜鉛欠乏が起こりやすいので,亜鉛を含有する食事内容を指導する.エレンタール®に食事摂取を併用している場合には,セレン欠乏は起こりにくいと考えられる.
⑥ 食事療法に対する意識
慢性疾患では食事制限を伴うことが少なくない.炎症性腸疾患,とくにクローン病では「食事療法」自体が「治療」であることを認識させ,「イヤイヤながらする食事制限」から「自ら進んで行う食事制限」に考え方を変えることにより,QOLは飛躍的に改善することを理解させる.
 製品情報
製品情報
 よくあるご質問
よくあるご質問
 ご家庭向け製品情報
ご家庭向け製品情報
 医療機関・介護従事者向け情報
医療機関・介護従事者向け情報
 企業情報
企業情報
 公式通販
公式通販

![嚥下障害と誤嚥性肺炎[学ぶ&ケア]](/images/b_aside_nav_dysphagia.jpg)



![ご自宅で介護する方へ あなたの「おやっ?」は、床ずれのサインかも[学ぶ&ケア]](/top_new/images/recommend/p_recommend_pressureulcer.jpg)

![嚥下障害と誤嚥性肺炎[学ぶ&ケア]](/top_new/images/recommend/p_recommend_03.jpg)








