第8章経腸栄養法
8-4:胃瘻からの栄養材注入法
胃瘻からの栄養材の注入法としては,①持続注入法(液体栄養剤および低粘度栄養材),②間歇的注入法(液体栄養剤および低粘度栄養材),③短時間注入法(半固形化栄養材およびミキサー食)がある.
■胃瘻からの半固形化栄養材短時間注入法(半固形化法)
口から胃に至る過程で何らかの障害がある患者に対して,できるだけ生理的な状態で胃内へ食塊や栄養材を入れる機能的バイパス術である.生理的な食物(半固形化栄養材)の摂取により胃本来の運動を発揮し,生理的な消化吸収が得られる方法である.本法は,本来,起こることのない液体栄養剤でみられる医原性の合併症,すなわち液体栄養剤症候群(liquid formula syndrome)を防ぐことができる新しい胃瘻栄養法である.
健常人が1回で食べる量を,健常人が口の中で噛み砕いてできる半固形の食塊にして,短時間で摂ることにより,胃の適応性弛緩を惹起し,正常な胃貯留能と胃排出能が得られる消化管生理学に基づいた方法である(図Ⅰ).その方法は,十分な粘度(20,000 mPa・秒)の半固形化栄養材を十分な量(300~600 mL)を短時間(5~15分)で注入することである.胃瘻からの半固形化法の適応は器質的にも,機能的にも正常な胃や消化管機能をもつ患者であり,日常のケアは,液体栄養剤による管理法と異なる点があるので留意が必要である.
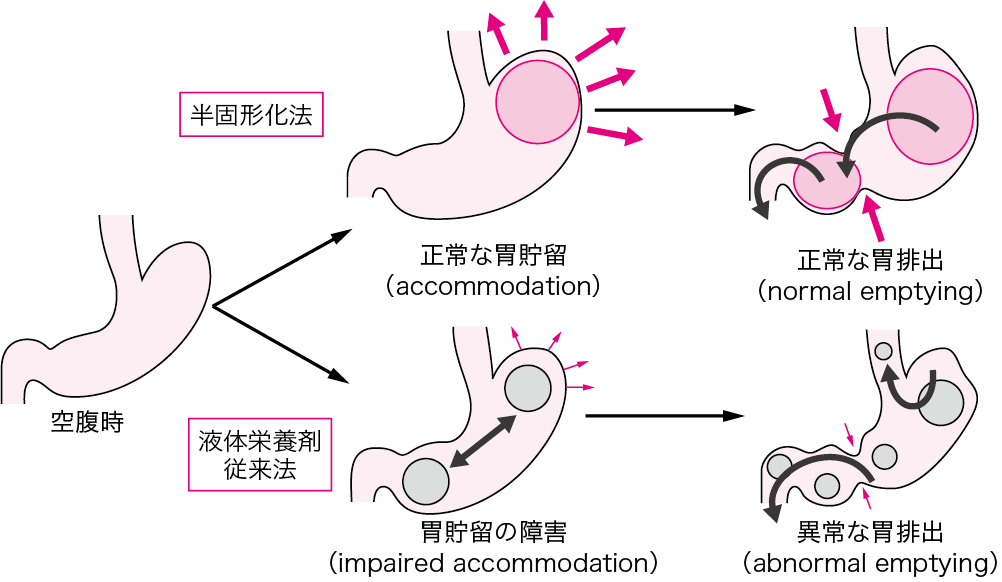
図Ⅰ● 半固形化法の機序
(文献8-4-1より引用)
 製品情報
製品情報
 よくあるご質問
よくあるご質問
 ご家庭向け製品情報
ご家庭向け製品情報
 医療機関・介護従事者向け情報
医療機関・介護従事者向け情報
 企業情報
企業情報
 公式通販
公式通販

![嚥下障害と誤嚥性肺炎[学ぶ&ケア]](/images/b_aside_nav_dysphagia.jpg)



![ご自宅で介護する方へ あなたの「おやっ?」は、床ずれのサインかも[学ぶ&ケア]](/top_new/images/recommend/p_recommend_pressureulcer.jpg)

![嚥下障害と誤嚥性肺炎[学ぶ&ケア]](/top_new/images/recommend/p_recommend_03.jpg)








